La facturation médicale représente aujourd’hui l’un des principaux points de friction entre professionnels de santé et patients en France. Selon les données de l’Assurance Maladie 2026, près de 23% des patients déclarent avoir rencontré au moins une difficulté liée à la facturation de leurs soins au cours des 12 derniers mois. Du côté des praticiens, les impayés représentent en moyenne 4,8% du chiffre d’affaires des cabinets libéraux, soit environ 12 000€ par an pour un médecin généraliste.
Ces problématiques ne sont pas qu’une question d’argent : elles génèrent incompréhensions, tensions et peuvent même détériorer la relation de confiance entre soignants et soignés. Pourtant, la majorité de ces difficultés peuvent être évitées grâce à une meilleure information, des outils adaptés et une communication transparente.
Dans ce guide complet, nous explorons les 7 problématiques majeures de facturation médicale, en donnant la parole aux deux parties, et proposons des solutions concrètes et actionnables pour 2026.
Table des Matières
- Comprendre le système de facturation médicale en France
- Les 7 problématiques majeures de facturation
- Solutions et bonnes pratiques
- Les outils et technologies 2026 pour simplifier la facturation
- Cadre légal et recours
- Questions Fréquentes (FAQ)
- Chiffres Clés
Comprendre le système de facturation médicale en France
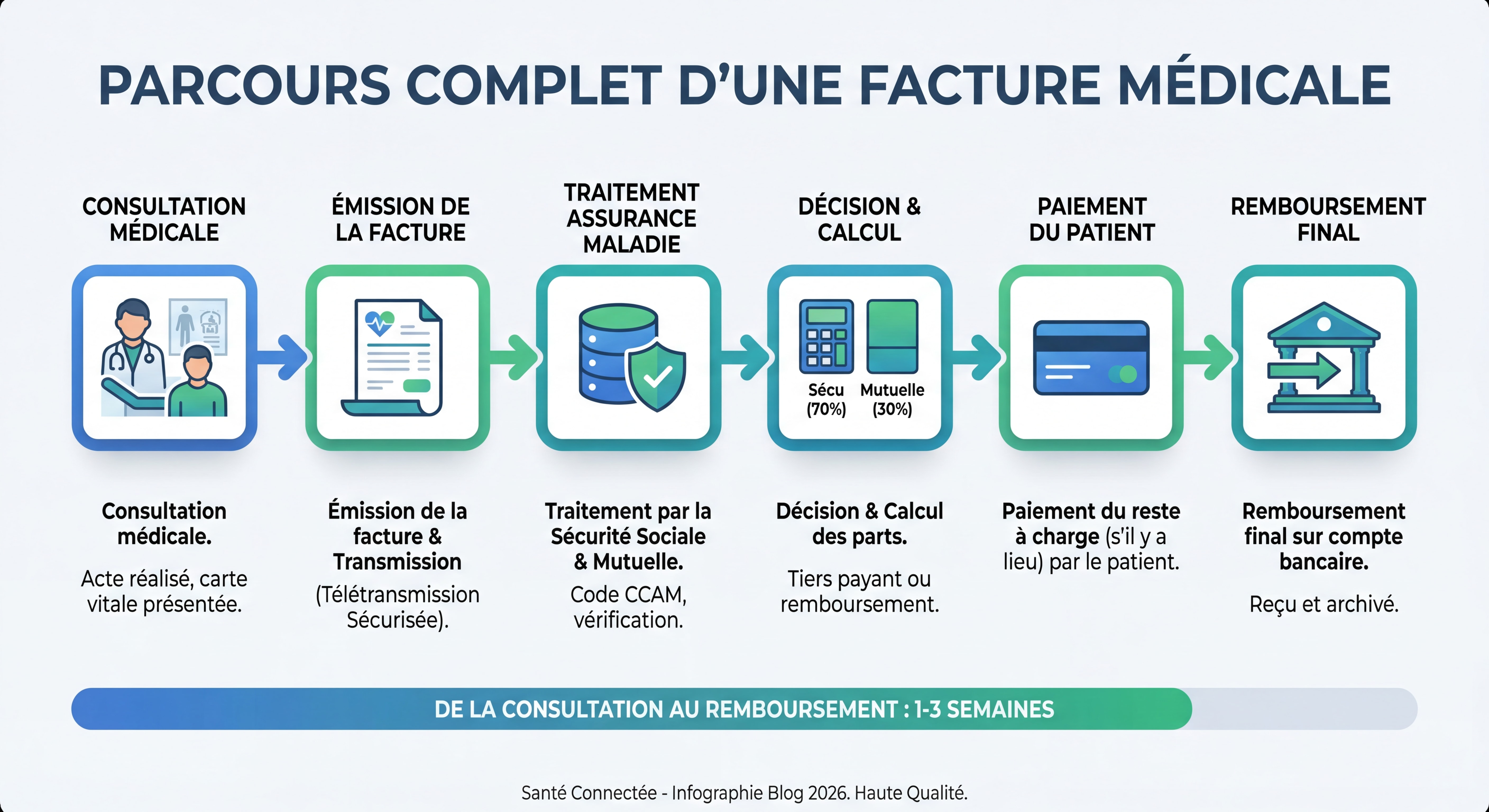
Le système de facturation médicale français repose sur un mécanisme à plusieurs acteurs, ce qui explique en partie sa complexité et les incompréhensions qu’il génère.
Le parcours d’une facture médicale
Lorsqu’un patient consulte un professionnel de santé, plusieurs scénarios de paiement sont possibles :
- Paiement direct : Le patient règle la totalité des honoraires au praticien, puis se fait rembourser par l’Assurance Maladie et sa mutuelle
- Tiers payant partiel : Le patient ne paie que la part non remboursée par la Sécurité sociale
- Tiers payant intégral : Le patient ne débourse rien, les organismes payent directement le professionnel
Les acteurs impliqués
Le circuit de facturation mobilise quatre acteurs principaux :
- Le patient : bénéficiaire des soins et responsable du paiement initial (sauf tiers payant)
- Le professionnel de santé : prestataire des soins et émetteur de la facture
- L’Assurance Maladie (CPAM) : organisme de base qui rembourse la part obligatoire
- La mutuelle ou complémentaire santé : organisme qui couvre le ticket modérateur et parfois les dépassements
Réglementation en vigueur en 2026
Depuis janvier 2026, plusieurs évolutions réglementaires structurent la facturation médicale :
- Extension du tiers payant intégral pour tous les patients en ALD (Affection Longue Durée) et bénéficiaires de la Complémentaire Santé Solidaire (CSS)
- Obligation d’affichage des tarifs dans les salles d’attente et sur les sites internet des praticiens
- Télétransmission obligatoire des feuilles de soins électroniques pour tous les professionnels conventionnés
- Délai maximal de facturation fixé à 2 ans après la consultation
Les 7 problématiques majeures de facturation
a) Erreurs de facturation et codes actes incorrects
Les erreurs de codage des actes médicaux représentent environ 15% des litiges de facturation. Ces erreurs peuvent entraîner des remboursements incorrects, trop faibles ou parfois trop élevés, générant des régularisations ultérieures.
b) Dépassements d’honoraires non communiqués
Les dépassements d’honoraires, pratiqués par les médecins de secteur 2 ou pour certains actes spécifiques, constituent une source majeure de mécontentement lorsqu’ils ne sont pas annoncés préalablement. En 2026, 38% des plaintes auprès des Ordres des médecins concernent cette problématique.
c) Refus ou application incorrecte du tiers payant
Bien que le tiers payant soit un droit pour certaines catégories de patients (ALD, CSS, femmes enceintes, etc.), son application reste inégale. 27% des bénéficiaires rapportent avoir essuyé au moins un refus en 2026.
d) Délais de paiement et impayés
Les impayés constituent un fléau pour les cabinets médicaux libéraux. En moyenne, 4,8% du chiffre d’affaires reste impayé chaque année, représentant 12 000€ pour un généraliste et jusqu’à 35 000€ pour certains spécialistes.
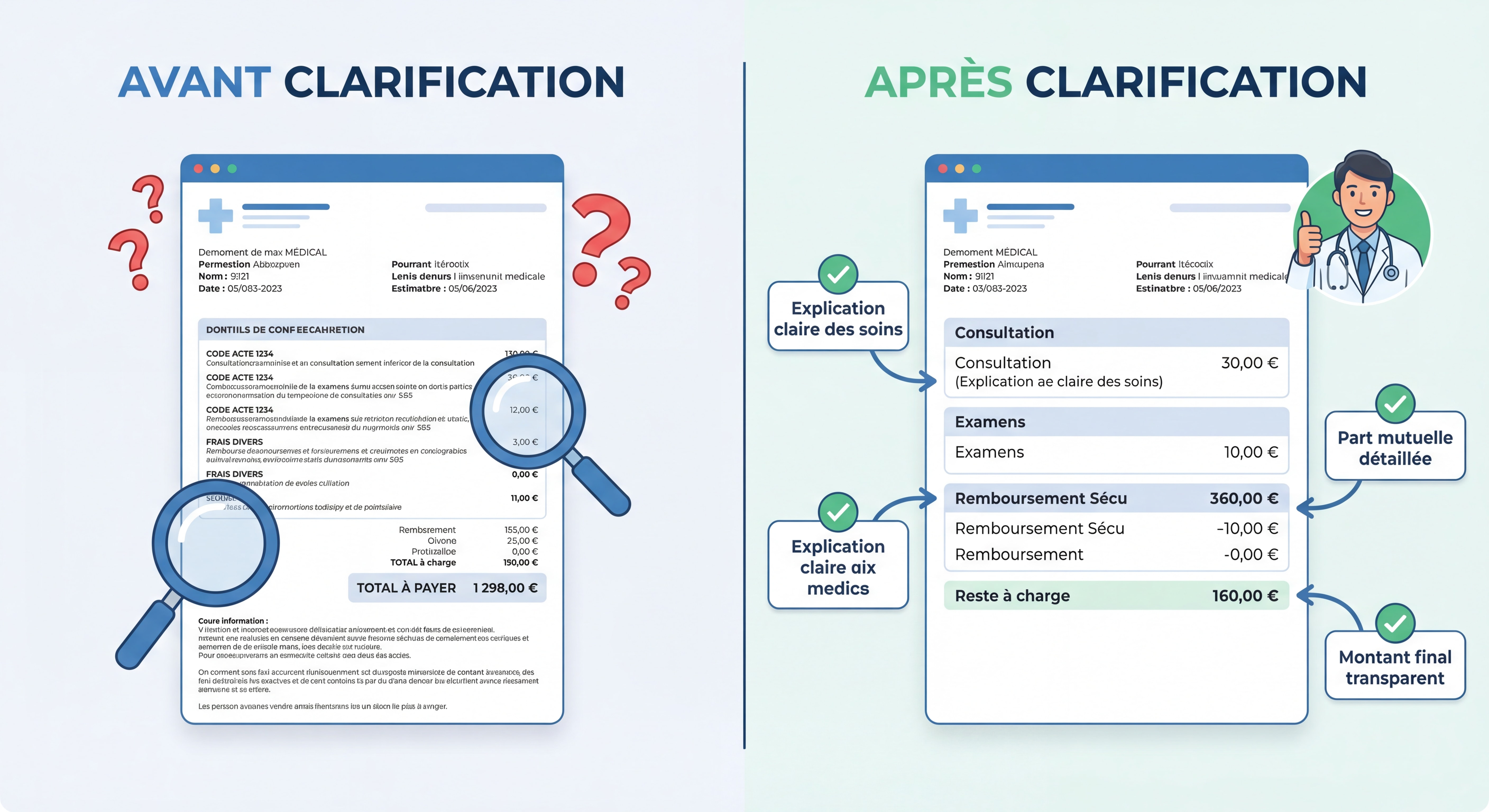
e) Incompréhension des factures (clarté, détails)
La complexité du jargon médico-administratif rend les factures et décomptes de remboursement difficilement compréhensibles pour 62% des patients, selon une étude de l’UFC-Que Choisir 2026.
f) Litiges sur les remboursements Sécurité Sociale/mutuelle
Les divergences entre le montant attendu et le montant effectivement remboursé créent frustration et incompréhension. En 2026, 1,8 million de réclamations ont été adressées aux CPAM concernant des problèmes de remboursement.
g) Problèmes avec la facturation CMU-C et Complémentaire Santé Solidaire
La Complémentaire Santé Solidaire (CSS, ex-CMU-C) permet le tiers payant intégral et la prise en charge complète sans avance de frais. Pourtant, 19% des bénéficiaires rencontrent des difficultés d’application en 2026.
Solutions et bonnes pratiques
– Pour les professionnels de santé
Communication transparente avant la consultation
La prévention des litiges commence dès la prise de rendez-vous :
- Annoncer clairement les tarifs (consultation, actes complémentaires probables)
- Préciser les modalités de paiement acceptées
- Informer sur l’application ou non du tiers payant
- Envoyer un SMS de confirmation avec rappel du montant
Outils de facturation digitaux fiables
L’investissement dans un bon logiciel de gestion est rentabilisé rapidement :
- Aide au codage des actes pour éviter les erreurs
- Télétransmission automatique aux organismes
- Relances automatisées des impayés
- Tableaux de bord de suivi de trésorerie
- Intégration avec les terminaux de paiement électronique
Procédures claires pour les impayés
Établir un protocole gradué et systématique :
- Relance amiable par SMS/email à J+15
- Relance téléphonique à J+30
- Courrier de mise en demeure à J+45
- Proposition d’échéancier avant J+60
- Recours à une société de recouvrement après J+90
Formation du personnel administratif
Le secrétariat médical est en première ligne :
- Formation régulière sur les évolutions réglementaires
- Techniques de communication bienveillante
- Gestion des situations conflictuelles
- Maîtrise des outils informatiques
– Pour les patients
Vérifier sa couverture santé avant consultation
Quelques réflexes simples évitent les mauvaises surprises :
- Mettre à jour sa carte vitale tous les mois
- Vérifier ses droits sur Ameli.fr
- Connaître les garanties de sa mutuelle
- S’assurer de son éligibilité au tiers payant
Demander un devis pour actes coûteux
Pour tout acte dépassant 100€ :
- Exiger un devis détaillé avant intervention
- Comparer avec d’autres praticiens si possible
- Vérifier la prise en charge par la mutuelle
- Négocier un échéancier si nécessaire
Conserver tous les documents
Constituer un dossier de suivi :
- Factures et notes d’honoraires
- Décomptes de remboursement CPAM et mutuelle
- Prescriptions médicales
- Correspondances avec les organismes
- Délai de conservation : 2 ans minimum
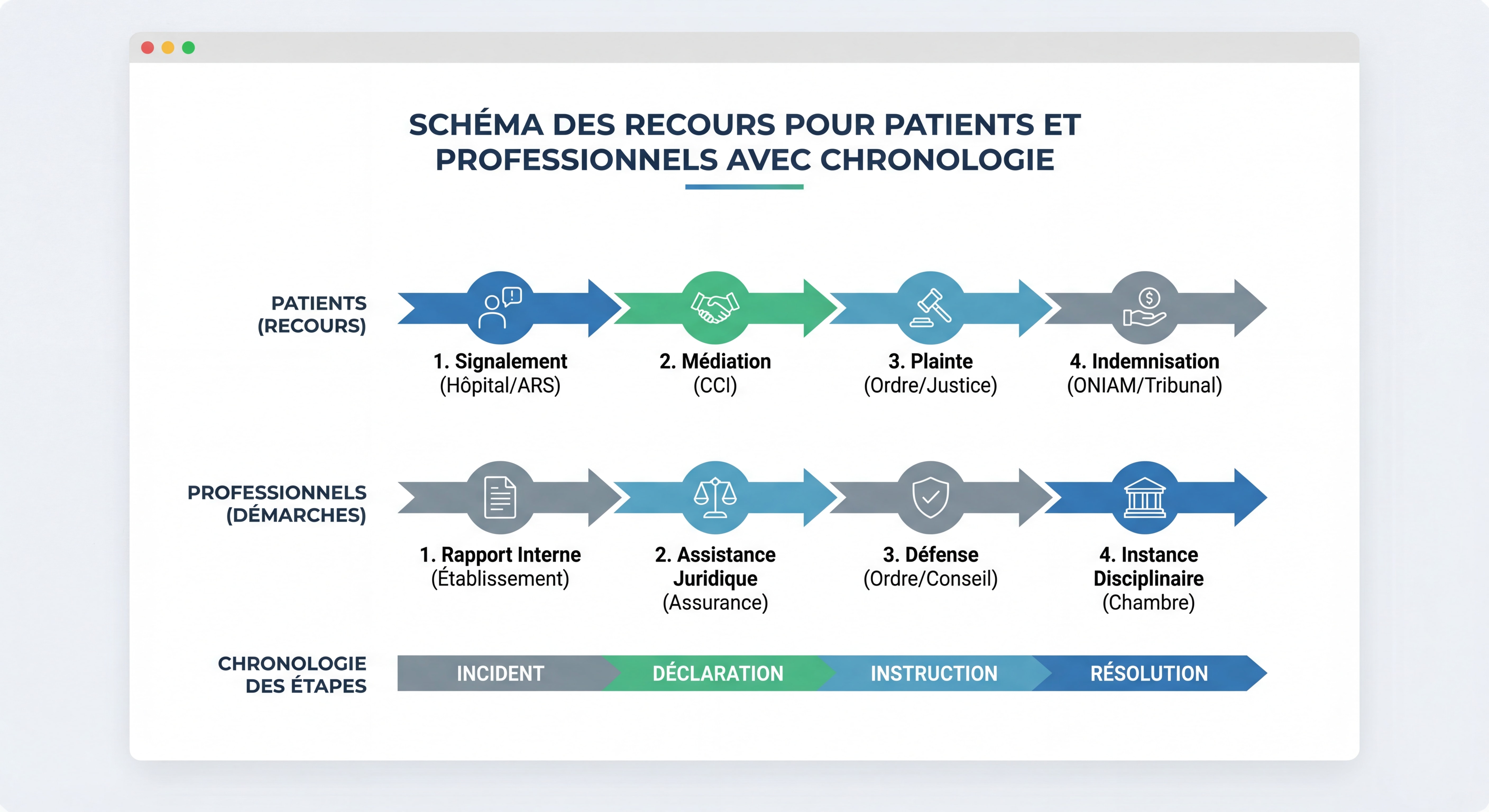
Connaître ses recours en cas de litige
Plusieurs niveaux de recours existent :
- Discussion amiable avec le professionnel
- Réclamation auprès de la CPAM ou de la mutuelle
- Saisine du médiateur de l’Assurance Maladie
- Plainte auprès de l’Ordre professionnel
- Recours au Défenseur des droits
- Action en justice (dernière option)
Les outils et technologies 2026 pour simplifier la facturation
Logiciels de facturation médicale
Le marché français propose désormais des solutions complètes et spécialisées :
Paiement en ligne et solutions digitales comme proposées par MY HEALTHY
Les patients plébiscitent les options de paiement flexibles :
- Paiement par carte : terminal fixe ou mobile (TPE connecté au smartphone)
- Paiement en ligne : envoi d’un lien de paiement sécurisé par SMS/email
- Paiement fractionné : possibilité d’échelonner sur 2, 3, 4 ou 5 fois sans frais
- Portefeuilles électroniques : Apple Pay, Google Pay pour paiement instantané
En 2026, 68% des cabinets médicaux acceptent au moins deux modes de paiement électronique, contre seulement 42% en 2023.
Télétransmission automatisée
La généralisation de la télétransmission a considérablement fluidifié les remboursements :
- Délai moyen de remboursement CPAM : 5 jours (contre 15 jours en 2020)
- Taux d’erreur de transmission : moins de 2%
- Taux de rejet pour anomalie : 3,5% (contre 8% avec les feuilles papier)
Les professionnels équipés de lecteurs de carte vitale et de logiciels certifiés bénéficient d’un circuit ultra-rapide.
Applications patient pour suivi des remboursements
Les assurés disposent d’outils de suivi en temps réel :
Application Ameli (Assurance Maladie) :
- Consultation des paiements en cours et historique
- Téléchargement des attestations de droits
- Demande de prise en charge (transports, soins à l’étranger)
- Messagerie sécurisée avec la CPAM
Applications mutuelles :
- Suivi des remboursements complémentaires
- Demande de devis pour optique, dentaire, hospitalisation
- Téléconsultation avec des médecins partenaires
- Tiers payant dématérialisé (carte virtuelle)
Ces applications ont réduit de 35% les réclamations liées à l’incompréhension des remboursements.
Cadre légal et recours
Droits et obligations de chaque partie
Obligations du professionnel de santé :
- Afficher ses tarifs de manière visible (salle d’attente, site internet)
- Informer le patient sur les dépassements d’honoraires avant la consultation
- Appliquer le tiers payant aux bénéficiaires de droits (ALD, CSS, maternité)
- Remettre une facture détaillée sur demande
- Respecter le secret médical dans les relances d’impayés
Droits du professionnel de santé :
- Fixer librement ses honoraires (secteur 2) dans le respect de la tact et mesure
- Refuser le tiers payant hors cas obligatoires
- Demander le paiement immédiat de la consultation
- Poursuivre en justice les impayés après relances amiables
Droits du patient :
- Connaître le montant exact avant la consultation
- Recevoir une facture détaillée et compréhensible
- Bénéficier du tiers payant si éligible
- Contester une facturation jugée abusive
- Être remboursé dans les délais réglementaires
Obligations du patient :
- Payer la consultation ou l’acte médical sauf tiers payant
- Mettre à jour sa carte vitale régulièrement
- Informer le professionnel de tout changement de situation
- Respecter les échéanciers de paiement convenus
Médiation et conciliation
Avant toute action contentieuse, la médiation est recommandée :
Conciliateur de la CPAM : pour litiges de remboursement (gratuit, délai 2 mois) Médiateur de l’Assurance Maladie : pour réclamations complexes (gratuit, délai 3 mois) Médiateur de la consommation : pour litiges avec mutuelles (gratuit, délai 90 jours) Conseil départemental de l’Ordre : médiation entre praticien et patient (gratuit)
Le taux de résolution amiable atteint 73% lorsqu’une médiation est engagée.
Organismes de recours
Pour les patients :
- CPAM : 3646 (service gratuit + prix appel) ou compte Ameli
- Ordre des médecins/chirurgiens-dentistes/infirmiers : plainte pour manquement déontologique
- Direction départementale de la protection des populations (DDPP) : pratiques commerciales trompeuses
- Défenseur des droits : discrimination, refus de soins
- Associations de patients : France Assos Santé, CISS
Pour les professionnels :
- Ordre professionnel : conseil juridique et médiation
- Syndicats professionnels : CSMF, MG France, FMF, etc.
- URSSAF : questions de cotisations sociales
- Assurance responsabilité civile professionnelle : protection juridique
Questions Fréquentes (FAQ)
Puis-je refuser de payer si je trouve la facture trop élevée ?
Non, vous ne pouvez pas refuser de payer une consultation déjà effectuée. Cependant, si vous estimez le montant abusif, vous devez d’abord régler la facture, puis contester auprès du Conseil départemental de l’Ordre des médecins qui peut sanctionner les dépassements d’honoraires excessifs. En parallèle, vous pouvez demander un remboursement partiel si la facturation s’avère non conforme.
Un médecin peut-il refuser le tiers payant ?
Cela dépend de votre situation. Le tiers payant est obligatoire pour les bénéficiaires de la CSS (ex-CMU-C), les patients en ALD, les femmes enceintes (à partir du 6e mois), les victimes d’accident du travail et les mineurs victimes de violences. Pour les autres patients, le médecin peut refuser le tiers payant, sauf s’il a adhéré au contrat d’accès aux soins (CAS) ou à l’OPTAM qui l’y engagent.
Que faire si je ne peux pas payer ma consultation immédiatement ?
Communiquez immédiatement avec le professionnel ou son secrétariat. La plupart des cabinets acceptent de mettre en place un échéancier de paiement pour les montants importants. Vous pouvez également vérifier votre éligibilité à la Complémentaire Santé Solidaire (CSS) qui permet le tiers payant intégral. Enfin, certaines mutuelles proposent des avances sur remboursement.
Comment contester une erreur de remboursement de la Sécurité sociale ?
Connectez-vous à votre compte Ameli et consultez le décompte détaillé. Si vous constatez une erreur, utilisez la messagerie sécurisée pour signaler le problème avec les justificatifs (facture, prescription). Vous pouvez également appeler le 3646 ou vous rendre dans votre CPAM. La réclamation doit être faite dans un délai de 2 ans. Si la réponse ne vous satisfait pas, saisissez le conciliateur puis le médiateur de l’Assurance Maladie.
Un professionnel de santé peut-il poursuivre un patient pour impayé ?
Oui, après avoir effectué des relances amiables (courriers, emails, appels), le professionnel peut engager une procédure de recouvrement. Il peut d’abord faire appel à une société de recouvrement, puis saisir le tribunal judiciaire pour obtenir un titre exécutoire. Toutefois, la plupart des litiges se règlent à l’amiable via un échéancier de paiement. Le délai de prescription pour recouvrer un impayé médical est de 2 ans.
Chiffres Clés
📊 23% des patients ont rencontré au moins une difficulté de facturation en 2026 (Source: Baromètre Assurance Maladie 2026)
💰 12 000€ : montant moyen des impayés annuels pour un médecin généraliste libéral (Source: CSMF 2026)
⏱️ 5 jours : délai moyen de remboursement par l’Assurance Maladie avec télétransmission (Source: CPAM 2026)
🔍 15% : proportion d’erreurs de codage dans les facturations médicales (Source: Étude CNAM 2026)
📱 68% des cabinets médicaux acceptent le paiement électronique (Source: Observatoire de la santé digitale 2026)
Conclusion
Les problématiques de facturation entre professionnels de santé et patients ne sont pas une fatalité. La grande majorité des litiges trouve sa source dans un déficit d’information et de communication, bien plus que dans une volonté de nuire de l’une ou l’autre partie.
Pour les professionnels de santé, l’investissement dans des outils digitaux performants et la mise en place de procédures claires de communication des tarifs constituent des solutions rentables à moyen terme. Ils permettent de réduire les impayés, de fluidifier la trésorerie et de préserver la relation de confiance avec les patients.
Pour les patients, la connaissance de leurs droits, la vérification régulière de leur couverture santé et le dialogue ouvert avec les praticiens sont les clés pour éviter les mauvaises surprises et faire valoir leurs prérogatives.
L’évolution réglementaire de 2026, avec l’extension du tiers payant et l’obligation de transparence tarifaire, va dans le bon sens. Les technologies numériques – applications de suivi, paiement en ligne, télétransmission automatisée – facilitent considérablement les démarches pour tous.
L’avenir de la facturation médicale se dessine autour de trois piliers : transparence totale des tarifs, automatisation des processus administratifs et personnalisation des solutions de paiement. Les cabinets qui anticipent ces évolutions et les patients qui s’informent activement sont les mieux armés pour naviguer sereinement dans ce système complexe.
Passez à l’action dès maintenant : professionnels, auditez vos pratiques de facturation et formez vos équipes ; patients, vérifiez vos droits et n’hésitez pas à poser des questions. La qualité de la relation soignant-soigné en dépend.







Laisser un commentaire